体の組織を構成する基本的な構成要素は細胞です。 細胞は絶えず成長し、摩耗し、細胞増殖によって摩耗または損傷した後、交換されます。 がんは体の細胞を攻撃する病気です。 これは、細胞増殖中に異常な細胞が成長し、腫瘍と呼ばれるしこりや塊を形成するときに起こります。 すべての細胞が癌性ではありません。悪性腫瘍は癌性であり、癌性ではなく転移しない良性腫瘍とは異なり、広がる可能性があります。 子宮頸がんは、子宮頸部の内層に沿った異常な細胞が制御不能に増殖し始めるときに始まります。 それは一般的に形質転換帯で始まり、子宮頸部リンパ節と膣の周りの他の組織に広がります。 ほとんどの場合、がんは肝臓などの他の部分に転移する可能性があります。 早期に発見されればうまく治療できるのは癌の1つです。
子宮頸がんの種類
子宮頸がんは、主に増殖を開始する細胞に分類されます。 子宮頸部には内面と外面があります。 外側のものは膣に通じており、内側のものは子宮頸管に沿って並んでいます。 外面は外頸部として知られており、扁平上皮細胞で覆われています。 これらの細胞で発生する子宮頸がんは扁平上皮がんと呼ばれます。子宮頸がんの全症例の約70%を占めています。 子宮頸部の内面を形成する子宮頸部は腺細胞で覆われており、これらの細胞で発生する癌は腺癌として知られています。 それはあまり一般的ではなく、子宮頸がんの症例の約25%を占めています。 子宮頸部のより高い位置で発生するため、通常、診断は困難です。
原因と危険因子
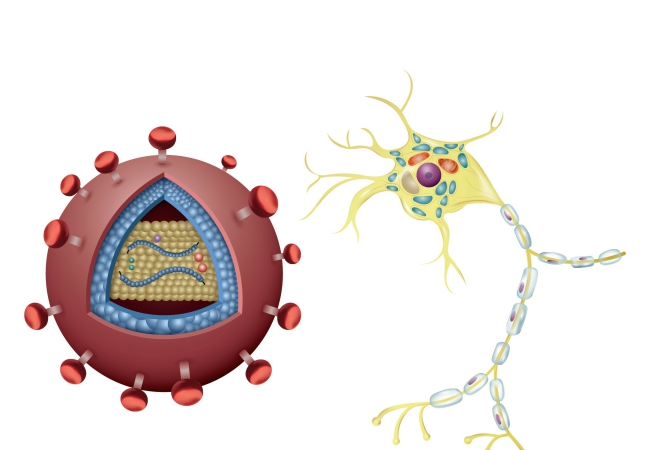
ヒトパピローマウイルス(HPV)は、ほぼすべての子宮頸がんの症例を占めています。 ウイルスのグループは、子宮頸部や膣などのさまざまな体の部分の表面を攻撃する可能性があります。 100種類以上のヒトパピローマウイルスがあり、14種類以上が性器に影響を及ぼしています。性器HPVの約15は子宮頸がんを引き起こします。 HPV感染症は一般的ですが、HPV感染症のすべての人が子宮頸がんを発症するわけではありません。 さまざまな要因が子宮頸がんの発症リスクを高めます。 それらの中には受動喫煙と喫煙が含まれます。 タバコの使用は子宮頸部細胞に損傷を与え、HPVの女性が癌を発症する可能性を高めます。 研究によると、経口避妊薬を長期間使用している女性も、理由は明らかではありませんが、リスクが高いことが示されています。 免疫系が弱い女性も、この癌を発症するリスクが高くなります。たとえば、HIV陽性の女性や、免疫系を弱める可能性のある薬を服用している他の女性などです。 この病気は、姉妹または母親が癌を患っている女性が癌を発症する可能性が高い家族で発症する可能性がありますが、子宮頸癌の既知の遺伝的原因はありません。
症状と病期分類
子宮頸がんの人は、特に初期段階では兆候や症状を示さない可能性があります。 ただし、子宮頸がんが膣などの他の領域に浸潤し始めると、症状が現れることがあります。 一部の女性はより長く重い月経期間を経験しますが、他の女性は異常な膣分泌物を持っている可能性があります。 月経の間に発見したり出血したりする人もいれば、性交後に膣からの出血がある人もいます。 一部の女性は性交に痛みを感じるでしょうが、他の女性は閉経期に達しても出血します。 これらの症状は特定の薬や状態に起因する可能性がありますが、子宮頸がんを除外することが不可欠です。 子宮頸部のある人は、トランスジェンダー、ゲイ、レズビアン、異性愛者、バイセクシュアルのいずれであっても、定期的なスクリーニングを受けることが重要です。
がんの進行期は、最良の治療計画を決定する上で不可欠です。 子宮頸がんには4つの段階があります。 病期とは、診断されるまでにがんが体内にどの程度広がっているかを指します。 I期の子宮頸がんは限局性であり、子宮頸部組織にのみ見られます。 II期では、子宮頸がんは局所的に進行し、膣の上部3分の2など、子宮頸部に隣接する他の組織に拡がっています。 III期の子宮頸がんは他の膣部および骨盤内層に到達しています。リンパ節に転移する可能性があり、腎臓の機能を停止させる可能性さえあります。 最後に、IV期の子宮頸がんは直腸に転移し、さらに肺、骨、肝臓などの他の領域に転移しました。 初期段階で診断されたほとんどの子宮頸がんは、予後が良好で、生存率が高くなっています。
診断
子宮頸がんの検出は通常、がん検診の段階での異常なパパニコロウ試験の結果から始まります。 これには、子宮頸がんの存在を確認するためのさらなる検査が必要です。 患者が異常な膣からの出血などの疑いのある症状を経験した場合、検査が提案されることがあります。 医師(通常は産婦人科医)は、身体検査と、骨盤検査やリンパ節の感覚などの病歴を行います。 医師はコルポスコピー検査を実施して子宮頸部を綿密に観察し、変化した細胞または異常な細胞が正確にどこにあり、どのように見えるかを確認します。 医師が疑わしい領域を見つけた場合、生検が行われ、病理医によって検査室で組織が検査されます。 生検の結果で子宮頸がんの存在が確認された場合は、MRIスキャン、CTスキャン、PETスキャンなどの他の画像スキャンががん細胞が広がっている領域に対して行われます。
管理と治療
選択される子宮頸がんの治療法は、患者さんの好みと医療チームからの推奨事項によって異なります。 選択される治療法は、検査結果、がんの場所、がんが広がっている領域、患者の一般的な健康状態、年齢、および将来子供を産むかどうかによって異なります。 治療は、手術、放射線、化学療法の併用療法を利用して行われます。 ただし、癌が子宮頸部のみにある場合など、ほとんどの患者にとって外科的処置が唯一の選択肢であり続けます。 外科的処置は転移の程度に依存します。初期の子宮頸がんは、コーン生検を使用して治療され、腫瘍の周囲の組織やその他の周囲の健康な組織を切除します。 子宮頸部摘出術は、膣の上部に沿って子宮頸部の全部または一部を取り除くために行うことができます。 卵巣と卵管は通常、特に女性が将来出産したい場合は、そのまま残されます。 子宮全摘出術は通常、子宮頸部と子宮を切除するために行われます。 卵管も削除される可能性があります。
医師がX線を使用してがん細胞を殺す放射線療法は、子宮頸がん細胞を損傷または殺すために使用される可能性があります。 患者はそれを一次治療として持つか、残りの癌細胞を殺すために手術後にそれを持っているかもしれません。 放射線は通常、患部を標的とし、健康な細胞への害を最小限に抑えるために注意深く行われます。 この治療法は、さまざまな副作用がありますが、安全です。 それは、膣分泌物の増加を引き起こし、骨盤周辺の脱毛、および腸と膀胱の問題を引き起こす可能性があります。 放射線はまた、卵巣がホルモンを産生するのを止めたり、膣の狭窄を引き起こしたりする可能性があるため、早期閉経を引き起こす可能性があります。 まれに、放射線療法は骨を弱め、骨盤骨折を引き起こす可能性があります。 放射線は内部または外部に伝導することができ、プロセスは苦痛ではありません。
さらに、化学療法は、薬物を使用して増殖を遅らせたり、癌細胞を殺したりする場合に使用できます。 化学療法は通常、がんが進行した段階で使用され、放射線療法と組み合わせることができます。 化学療法のセッション数は通常、患者さんのがんの種類と、他の治療を受けているかどうかによって異なります。 薬は一般的に静脈内投与されます。 化学療法による治療は、人の健康状態や一般的な健康状態、治療の頻度、または放射線療法などの他の治療を受けているかどうかによって、さまざまな副作用があります。 一部の患者は、倦怠感、吐き気と嘔吐を経験し、頭髪を含む体から髪の毛を失う可能性があります。 一時的または永続的な閉経も報告されています。 さらに、化学療法は体の免疫力を弱める可能性があり、患者は感染症にかかりやすくなります。
子宮頸がんは、患者さんに精神的および肉体的に影響を及ぼします。 患者さんの生活の質を向上させるためには、がんの病期に関係なく緩和ケアが不可欠です。 それは、家族や他の介護者と協力して医療専門家のチームによって行うことができます。 非医学的および医学的方法は、患者の痛みを制御し、ストレスを和らげ、治療中に患者が平和であることを保証するために使用できます。 瘻孔や腸閉塞の問題を修正するために緩和手術を行うこともできます。
全体として、子宮頸がんは最も予防可能ながんの1つです。 子宮頸がんを患っている人は誰でも定期的なスクリーニングを受けて、前がんを十分に早期に発見し、がんになる前に治療する必要があります。 さらに、15歳未満で性行動に関与していない少女は、ウイルスに感染するのを防ぐためにHPVワクチンを接種する必要があります。 女性は、喫煙をやめ、多くの性的パートナーを制限することにより、この癌にかかるリスクを最小限に抑えることができます。